Fake news sobre vacinas buscam gerar medo, dúvidas e lucro

Em meio à pandemia de covid-19, a Organização Mundial da Saúde (OMS) alertou que o mundo entrou em uma outra emergência de saúde pública: a infodemia. Com o excesso de informações publicadas por todo tipo de fonte na internet, essa crise torna difícil encontrar fontes idôneas e orientações confiáveis quando se precisa. A OMS ressaltou, na época, que esse fenômeno é amplificado pelas redes sociais e se alastra mais rapidamente, como um vírus, afetando profundamente todos os aspectos da vida. Nesse caldeirão de conteúdo, grande parte do que circula é dito sem respaldo em evidências científicas e com interesses comerciais e políticos, alerta a diretora da Sociedade Brasileira de Imunizações (SBIm) Isabela Ballalai. Desde a pandemia de covid-19, o foco dos grupos que disseminam desinformação em saúde tem sido as vacinas, o que impacta os esforços para elevar as coberturas do Programa Nacional de Imunizações (PNI), que completa 50 anos nesta segunda-feira (18). Isabela Ballalai diz que os médicos têm obrigação de fazer recomendações com base em evidências científicas – SBIm “Logo depois de anunciar a pandemia de covid-19, a OMS anunciou a infodemia. Ainda vivemos isso e vai ser difícil sair dela”, lamenta a médica. “Por trás disso, existe uma estrutura, é um negócio que gera dinheiro para quem faz. Discordar faz parte, e a ciência precisa de concordâncias e discordâncias. É assim que ela evolui. Mas a ciência precisa se prender a evidências científicas. O médico tem a obrigação de dar sua recomendação baseada em evidências.” Quando essa campanha de desinformação é combinada a uma baixa percepção de risco das doenças prevenidas pelas vacinas, a diretora da SBIm explica que a hesitação vacinal ganha força, mesmo entre profissionais de saúde. Médicos e enfermeiros, assim como toda a população, estão sujeitos ao bombardeio de informação na internet, e muitas das doenças prevenidas pelos imunizantes se tornaram raras ou controladas justamente pelo sucesso da vacinação. “A maioria que ouve essas informações fica na dúvida. E, na dúvida, prefere não arriscar na recomendação. E o médico muitas vezes está ouvindo de um colega que ele conhece, porque muitas vezes os médicos chamados [para espalhar desinformação] são médicos conhecidos, ou até um médico que foi professor dele. Então, ele acredita.” Linguagem apelativa A desinformação sobre vacinas muitas vezes é alarmante, descreve a diretora da SBIm, e traz um tom exaltado tanto no conteúdo quanto na forma de apresentá-lo, com letras garrafais e coloridas, por exemplo. Esses conteúdos também se aproveitam de vídeos e fotos de adultos e crianças para inventarem histórias sobre situações que não aconteceram ou não estão relacionadas à vacinação. Vacinação de crianças contra covid-19 – Fabio Rodrigues-Pozzebom/ Agência Brasil “Toda vez que receber um post nas mídias de um médico renomado, de uma universidade conhecida, que fala coisas como vacina mata, estão escondendo da gente, coisas sempre muito alarmantes, desconfie. Nós, médicos, não falamos assim, não fazemos terrorismo”, descreve ela, que ressalta que, às vezes, é difícil para o público contestar as informações, que são apresentadas de maneira confusa, assustadora e até acompanhadas de supostas evidências. “Infelizmente, para você validar ou não uma comunicação dessa, você pode ter trabalho. Pode ter um artigo científico que conclui uma coisa completamente diferente de tudo que a ciência está dizendo, e você entra nele e está em uma revista. Mas que revista é essa?” Ameaça à democracia A circulação dessas informações já havia sido detectada pela própria Sociedade Brasileira de Imunizações, em pesquisa divulgada em 2019. Dez afirmações falsas recorrentes sobre vacinas foram apresentadas a mais de 2 mil entrevistados nas cinco regiões do Brasil, e mais de dois terços (67%) deles disseram que ao menos uma das informações era verdadeira. O cenário se agravou muito com a pandemia de covid-19 e o uso das redes sociais contra diversas instituições democráticas, como a Justiça, o sistema eleitoral, a imprensa e o próprio PNI. Nesse contexto, autoridades como o então presidente Jair Bolsonaro defenderam tratamentos ineficazes contra a covid-19, como o que chamou de kit covid, e atacaram medidas preventivas, como o distanciamento social, além de promover desconfiança em relação às vacinas contra a doença. Esses ataques começaram ainda no desenvolvimento das vacinas, como quando o então presidente compartilhou nas redes que a suspensão dos testes da CoronaVac era “mais uma que Jair Bolsonaro ganhava”, após a morte de um dos voluntários. Posteriormente, ficou comprovado que o óbito não teve relação com o imunizante. “Morte, invalidez, anomalia. Esta é a vacina que o [ex-governador de São Paulo João] Doria queria obrigar a todos os paulistanos tomá-la. O presidente disse que a vacina jamais poderia ser obrigatória. Mais uma que Jair Bolsonaro ganha”, escreveu em resposta a um seguidor, em novembro de 2020. Doses da vacina CoronaVac contra covid-19 – Marcelo Camargo/Agência Brasil O coordenador do PNI, Eder Gatti, conta que o combate à desinformação em saúde tem sido o primeiro passo de uma ação sistemática do governo federal para combater esse problema em todas as áreas. Gatti afirma que o ataque à confiança nas vacinas acontece de forma sistemática e organizada e acaba levando as pessoas a terem medo de se vacinar ou desconfiarem das vacinas. “Esse é um mal recente e relativamente pequeno no Brasil, começou agora com a pandemia, mas já causa efeitos sérios nas coberturas vacinais no Brasil e é algo para a gente se preocupar”, alerta. “A desinformação é algo que ameaça a nossa democracia, é mais ampla que a saúde, e a ação de combate à desinformação está na saúde de forma piloto, inclusive para agir no ataque à desinformação de forma sistemática. Temos um programa estruturado que tem sido testado no sentido de identificar ações que disseminem informação e também de forma a conter o efeito”. Mercado perverso Presidente do Instituto Questão de Ciência, a microbiologista e escritora Natalia Pasternak recomenda que o público tenha muito cuidado com postagens, vídeos e notícias que busquem causar medo ou ansiedade, porque essa é uma estratégia usada com frequência na desinformação. “A informação falsa é feita para emocionar, para deixar a pessoa com raiva,
Brasil oferece vacinação segura para gestantes e bebês

Doenças infecciosas são capazes de causar malformações e deixar sequelas nos bebês, se acometerem as mães durante a gestação. Essas infecções também podem ocorrer logo após o parto, antes de ser possível imunizar os recém-nascidos. O Programa Nacional de Imunização (PNI) responde a esses riscos com um calendário específico da gestante, um dos responsáveis pela eliminação do tétano neonatal do país em 2012. Em 2023, o PNI completa 50 anos. Já presentes no calendário do adulto, as vacinas contra a hepatite B e difteria e tétano (dT) precisam ter os cumprimentos de seus esquemas vacinais checados durante a gestação. Quando a mãe está imunizada contra essas doenças, ela transmite os anticorpos ao bebê, protegendo-o até que chegue o momento de ele ser imunizado, segundo seu próprio calendário vacinal. Mães imunizadas transmitem anticorpos aos bebês na gestação – Fernando Frazão/Agência Brasil A lista de imunizantes recomendados traz ainda a vacina contra a difteria, tétano e coqueluche (dTpa), específica do calendário da gestante. Esse imunizante é administrado em uma dose para grávidas a partir da 20ª semana e deve ser repetido a cada gestação. Gestantes que perderam a oportunidade de serem vacinadas durante a gravidez devem receber uma dose de dTpa até 45 dias após o parto, o mais precocemente possível, recomenda o calendário. Já vacinas de vírus vivo atenuado, como a de febre amarela, tríplice viral (sarampo, caxumba e rubéola) ou varicela, não são recomendadas durante a gestação. É importante que a vacinação contra a rubéola esteja em dia em mulheres que planejam engravidar, porque a síndrome da rubéola congênita é uma doença de alto risco para os bebês, e as gestantes não podem ser vacinadas contra ela durante a gravidez. Lurdinha Maia alerta que gestantes têm de ficar atentas ao seu calendário de vacinação – Bernardo Portella/ Fiocruz A coordenadora da Assessoria Clínica do Instituto de Tecnologia em Imunobiológicos da Fundação Oswaldo Cruz (Bio-Manguinhos/Fiocruz), Lurdinha Maia, destaca que o controle da rubéola congênita e do tétano neonatal é uma grande conquista para a saúde pública, porque essas doenças causavam sequelas importantes e mortalidade infantil no país. “As gestantes têm que olhar o seu calendário de vacinação. Mesmo que elas tenham sido vacinadas na infância, há necessidade de cumprir um calendário. É a gestante que, vacinada contra o tétano e a rubéola, vai impedir que a criança, ao nascer, tenha a doença. Ela passa a imunidade para essa criança”, afirma. “Vacinação é desde a gestante até o idoso, e precisamos ter um calendário atualizado para que a gente possa realmente interromper o ciclo dessas doenças.” Guido Levi diz que o tétano neonatal pode evoluir de forma letal rapidamente- Divulgação/SBIM Integrante da Comissão Permanente de Assessoramento em Imunizações do Estado de São Paulo, Guido Levi lembra que o tétano neonatal era conhecido como “mal de sete dias”, porque surgia poucos dias após o nascimento e podia evoluir de forma letal rapidamente. “Temos que manter a vacinação antitetânica em dia, temos que manter a dTpa nas mulheres gestantes para que protejam seus filhos até a época em que tomarão a vacina e se protegerão. Com o tétano, as crianças sofriam com uma contratura muscular generalizada, que paralisava inclusive os músculos respiratórios, e morriam rapidamente. No máximo em uma semana ou duas. E, hoje, a gente não tem mais essa doença.” O pediatra Renato Kfouri, presidente do Departamento Científico de Imunizações da Sociedade Brasileira de Pediatria (SBP) e vice-presidente da Sociedade Brasileira de Imunizações (SBIm), explica que as vacinas são organizadas nos calendários em função dos riscos que elas oferecem, e, por isso, as recomendações devem ser atendidas no tempo certo, o que inclui a gestação. Renato Kfouri destaca a importância de bebês serem vacinados contra hepatite B logo após o nascimento – SBIm/Divulgação A imunização das gestantes contra a hepatite B e também dos bebês logo ao nascer cumpre um papel de impedir a transmissão vertical da doença, da mãe para o bebê. “A infecção por hepatite B ao nascer torna esse bebê com enorme chance de ter uma hepatite crônica, câncer de fígado e ser um transmissor dessa doença para outras pessoas da comunidade. Por isso a necessidade de vacinar logo ao nascer.” Fonte
Governos e instituições científicas são melhores fontes sobre vacinas
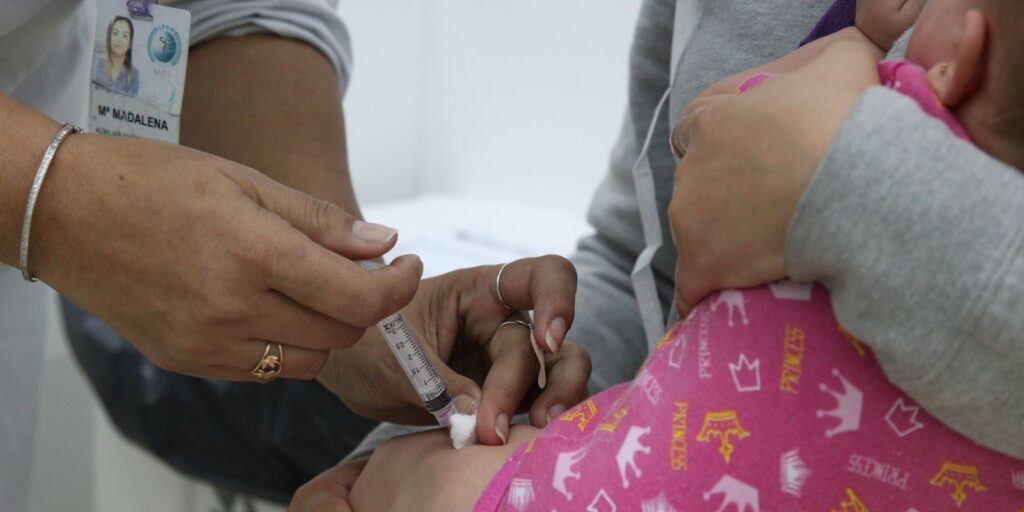
Páginas oficiais de órgãos de saúde, como as secretarias estaduais e municipais, o Ministério da Saúde, a Organização Pan-Americana de Saúde (Opas) e a Organização Mundial da Saúde (OMS), estão entre as melhores fontes para tirar dúvidas e saber qual é a recomendação de vacinação para cada faixa etária e situação de saúde. Além delas, instituições científicas como a Fundação Oswaldo Cruz (Fiocruz), a Sociedade Brasileira de Imunizações (SBIm) e a Sociedade Brasileira de Pediatria (SBP) oferecem muito conteúdo em linguagem acessível para esclarecer a população sobre os benefícios e a segurança da vacinação. Especialistas em vacinas ouvidos pela Agência Brasil recomendam que a população busque essas fontes para se informar, e aproveite também o contato com unidades e profissionais de saúde para tirar dúvidas e buscar orientações sobre seu calendário vacinal ou o de alguém de sua família. Pediatra Patrícia Boccolini destaca importância de recomendações sobre vacinas estarem baseadas em evidências científicas sólidas – Arquivo pessoal Coordenadora do Observatório de Saúde na Infância (Observa Infância), projeto da Fiocruz e da Faculdade de Medicina de Petrópolis (FMP/UNIFASE), a pediatra Patrícia Boccolini destaca que estar munido dessas informações é essencial para tomar as melhores decisões para a sua saúde. “Onde procurar? Em fontes oficiais de saúde. Por exemplo, no site da OMS, no site do Ministério da Saúde, que são organizações que baseiam suas recomendações em evidências científicas sólidas. Também em universidades e instituições de pesquisas médicas. Profissionais de saúde, médicos e enfermeiros, pessoas nos postos de saúde também são boas fontes. A vantagem é que essas pessoas têm um conhecimento sobre o nosso histórico médico, isso é interessante.” Para a médica, tão importante quanto saber onde procurar, é saber que tipo de fontes evitar. “O principal é evitar fontes que não sejam verificadas, fontes provenientes de redes sociais, influenciadores. A informação pode estar aí sem nenhum crivo. A pessoa pode simplesmente chegar no Instagram e falar qualquer coisa sem respaldo de uma instituição com credibilidade.” Informação oficial Presidente do Instituto Questão de Ciência, a microbiologista e escritora Natalia Pasternak também considera que as redes sociais não são o lugar adequado para a busca de informações sobre saúde, pelos mesmos motivos destacados pela coordenadora do Observa Infância. “A primeira coisa é procurar informação oficial. Parece bobagem dizer isso, mas é preciso dizer para as pessoas que mídia social não é para se informar. É um lugar de troca de dicas, de trocas de ideias, e pode até ser que apareça alguma coisa legal por lá, mas não é o lugar para ir buscar informações confiáveis, principalmente para temas de saúde.” Natalia Pasternak também acrescenta que sociedades científicas e instituições de pesquisa trazem boas informações em suas páginas da internet, mas acredita que uma fonte ainda melhor nesse sentido poderia ser uma página oficial do próprio Programa Nacional de Imunizações (PNI), que completa 50 anos no próximo dia 18 de setembro. “A gente infelizmente não tem no Brasil um órgão centralizador como o CDC dos Estados Unidos, que disponibiliza todas as informações de forma fácil”, afirma. “O PNI é um órgão técnico, que independente de governo, é um departamento técnico dentro do Ministério da Saúde. Seria legal se o PNI se encarregasse de reunir a informação correta sobre vacina em um hub onde fosse mais fácil navegar.” Recorrer a páginas de dúvidas de sites oficiais também é um bom caminho para obter informações confiáveis sobre vacinas, diz Isabela Ballalai – SBIm Perguntas frequentes A diretora da Sociedade Brasileira de Imunizações (SBIm), Isabela Ballalai, aconselha também a buscar as páginas de dúvidas frequentes disponibilizadas por muitas dessas páginas oficiais. A seleção dessas perguntas se dá pela repetição das solicitações enviadas a essas instituições, e, muitas vezes, já há uma resposta pronta que atende exatamente à dúvida que precisa ser sanada. “Na SBIm, temos dois sites. Ali tem tudo sobre qualquer vacina de forma transparente, os eventos adversos que podem causar, como são feitas. E você também pode mandar uma dúvida. A SBIm responde dúvidas todo dia. Quem responde somos nós. Não é um robô nem uma secretária. Somos nós, da diretoria da SBIm, que respondemos a essas dúvidas. Tanto da população quanto dos profissionais de saúde.” Lista de fontes confiáveis sobre vacinas: A Organização Pan-Americana de Saúde (Opas), braço da OMS nas Américas, apresenta dados, boletins, recomendações e informações detalhadas sobre as vacinas e as doenças prevenidas por elas. O Ministério da Saúde também tem uma página que esclarece dúvidas e apresenta cada um dos calendários vacinais: da criança, do adolescente, do adulto e da gestante. O portal da Fundação Oswaldo Cruz (Fiocruz) detalha todas as vacinas que produz, traz informações sobre as doenças que elas previnem e publica resultados de pesquisas sobre imunização e outros temas. O Instituto Butantan também disponibiliza detalhes sobre as vacinas fabricadas para o Sistema Único de Saúde, incluindo bulas específicas para os profissionais de saúde e para a população em geral. A página Família SBIm, da Sociedade Brasileira de Imunizações, traz detalhes em linguagem acessível sobre cada vacina, incluindo eventos adversos previstos. A página também tem informações sobre as indicações do PNI para a vacinação e também faz suas próprias recomendações, incluindo vacinas da rede privada. A Sociedade Brasileira de Pediatria tira dúvidas e oferece informações acessíveis sobre diversos temas na página Pediatria para as Famílias, com esclarecimentos sobre assuntos como aleitamento materno e vacinas e vacinação na adolescência. Fonte
Lei define regras para vacinação em estabelecimentos privados
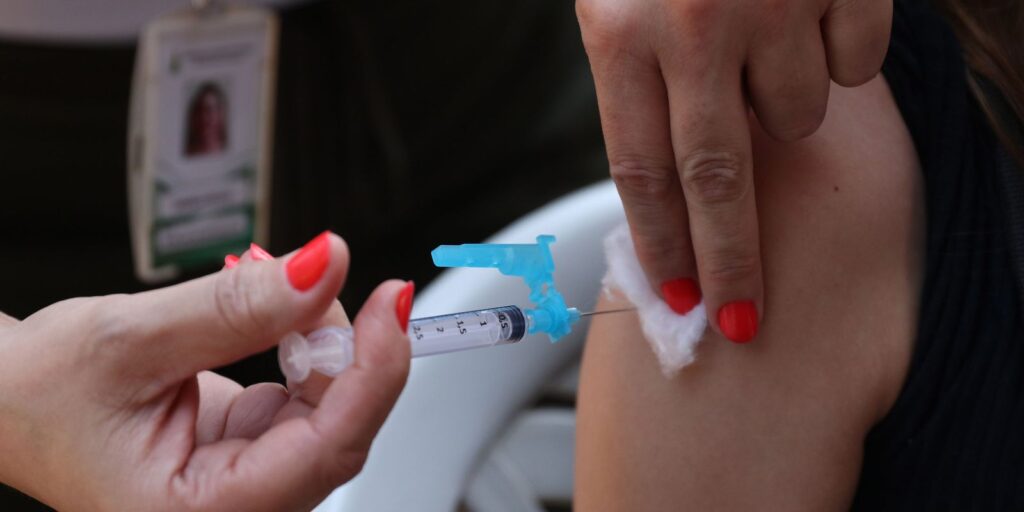
Lei sancionada pelo presidente Luiz Inácio Lula da Silva e publicada nesta sexta-feira (15) no Diário Oficial da União define regras para vacinação humana em estabelecimentos privados. O texto prevê que os locais sejam licenciados para a atividade por autoridade sanitária competente e que tenham um responsável técnico obrigatoriamente com formação médica, farmacêutica ou de enfermagem. “O serviço de vacinação contará com profissional legalmente habilitado para desenvolver as atividades de vacinação durante todo o período em que o serviço for oferecido”, destacou a publicação. “Os profissionais envolvidos nos processos de vacinação serão periodicamente capacitados para o serviço, na forma do regulamento.” Ainda de acordo com o texto, compete obrigatoriamente aos serviços de vacinação gerenciar tecnologias, processos e procedimentos, conforme as normas sanitárias aplicáveis, para preservar a segurança e a saúde do usuário, e adotar procedimentos para manter a qualidade e a integridade das vacinas na rede de frio, inclusive durante o transporte; Além disso, os locais em questão devem registrar as seguintes informações no comprovante de vacinação, de forma legível, e nos sistemas de informação definidos pelos gestores do Sistema Único de Saúde (SUS): identificação do estabelecimento; identificação da pessoa vacinada e do vacinador; dados da vacina: nome, fabricante, número do lote e dose; data da vacinação; e data da próxima dose, quando aplicável. Os serviços também devem manter prontuário individual com registro de todas as vacinas aplicadas acessível ao usuário e à autoridade sanitária, respeitadas as normas de confidencialidade; conservar à disposição da autoridade sanitária documentos que comprovem a origem das vacinas utilizadas; notificar a ocorrência de eventos adversos pós-vacinação, inclusive erros de vacinação. A lei cita como direitos do usuário de serviços de vacinação acompanhar a retirada do material a ser aplicado do seu local de refrigeração ou armazenamento; conferir o nome e a validade do produto que será aplicado; receber informações relativas a contraindicações; receber orientações relativas à conduta no caso de eventos adversos pós-vacinação; ser esclarecido sobre todos os procedimentos realizados durante a vacinação. “O descumprimento das disposições contidas nesta lei constitui infração sanitária nos termos da Lei nº 6.437, de 20 de agosto de 1977, sem prejuízo das responsabilidades civil, administrativa e penal cabíveis”, diz a publicação. O texto entra em vigor em 90 dias. Fonte
PNI oferece vacinação segura para gestantes e bebês

Doenças infecciosas são capazes de causar malformações e deixar sequelas nos bebês, se acometerem as mães durante a gestação. Essas infecções também podem ocorrer logo após o parto, antes de ser possível imunizar os recém-nascidos. O Programa Nacional de Imunização (PNI) responde a esses riscos com um calendário específico da gestante, um dos responsáveis pela eliminação do tétano neonatal do país em 2012. Em 2023, o PNI completa 50 anos. Já presentes no calendário do adulto, as vacinas contra a hepatite B e difteria e tétano (dT) precisam ter os cumprimentos de seus esquemas vacinais checados durante a gestação. Quando a mãe está imunizada contra essas doenças, ela transmite os anticorpos ao bebê, protegendo-o até que chegue o momento de ele ser imunizado, segundo seu próprio calendário vacinal. Mães imunizadas transmitem anticorpos aos bebês na gestação – Fernando Frazão/Agência Brasil A lista de imunizantes recomendados traz ainda a vacina contra a difteria, tétano e coqueluche (dTpa), específica do calendário da gestante. Esse imunizante é administrado em uma dose para grávidas a partir da 20ª semana e deve ser repetido a cada gestação. Gestantes que perderam a oportunidade de serem vacinadas durante a gravidez devem receber uma dose de dTpa até 45 dias após o parto, o mais precocemente possível, recomenda o calendário. Já vacinas de vírus vivo atenuado, como a de febre amarela, tríplice viral (sarampo, caxumba e rubéola) ou varicela, não são recomendadas durante a gestação. É importante que a vacinação contra a rubéola esteja em dia em mulheres que planejam engravidar, porque a síndrome da rubéola congênita é uma doença de alto risco para os bebês, e as gestantes não podem ser vacinadas contra ela durante a gravidez. Lurdinha Maia alerta que gestantes têm de ficar atentas ao seu calendário de vacinação – Bernardo Portella/ Fiocruz A coordenadora da Assessoria Clínica do Instituto de Tecnologia em Imunobiológicos da Fundação Oswaldo Cruz (Bio-Manguinhos/Fiocruz), Lurdinha Maia, destaca que o controle da rubéola congênita e do tétano neonatal é uma grande conquista para a saúde pública, porque essas doenças causavam sequelas importantes e mortalidade infantil no país. “As gestantes têm que olhar o seu calendário de vacinação. Mesmo que elas tenham sido vacinadas na infância, há necessidade de cumprir um calendário. É a gestante que, vacinada contra o tétano e a rubéola, vai impedir que a criança, ao nascer, tenha a doença. Ela passa a imunidade para essa criança”, afirma. “Vacinação é desde a gestante até o idoso, e precisamos ter um calendário atualizado para que a gente possa realmente interromper o ciclo dessas doenças.” Guido Levi diz que o tétano neonatal pode evoluir de forma letal rapidamente- Divulgação/SBIM Integrante da Comissão Permanente de Assessoramento em Imunizações do Estado de São Paulo, Guido Levi lembra que o tétano neonatal era conhecido como “mal de sete dias”, porque surgia poucos dias após o nascimento e podia evoluir de forma letal rapidamente. “Temos que manter a vacinação antitetânica em dia, temos que manter a dTpa nas mulheres gestantes para que protejam seus filhos até a época em que tomarão a vacina e se protegerão. Com o tétano, as crianças sofriam com uma contratura muscular generalizada, que paralisava inclusive os músculos respiratórios, e morriam rapidamente. No máximo em uma semana ou duas. E, hoje, a gente não tem mais essa doença.” O pediatra Renato Kfouri, presidente do Departamento Científico de Imunizações da Sociedade Brasileira de Pediatria (SBP) e vice-presidente da Sociedade Brasileira de Imunizações (SBIm), explica que as vacinas são organizadas nos calendários em função dos riscos que elas oferecem, e, por isso, as recomendações devem ser atendidas no tempo certo, o que inclui a gestação. Renato Kfouri destaca a importância de bebês serem vacinados contra hepatite B logo após o nascimento – SBIm/Divulgação A imunização das gestantes contra a hepatite B e também dos bebês logo ao nascer cumpre um papel de impedir a transmissão vertical da doença, da mãe para o bebê. “A infecção por hepatite B ao nascer torna esse bebê com enorme chance de ter uma hepatite crônica, câncer de fígado e ser um transmissor dessa doença para outras pessoas da comunidade. Por isso a necessidade de vacinar logo ao nascer.” Fonte
Rio de Janeiro é o estado com maior crescimento de casos de covid-19
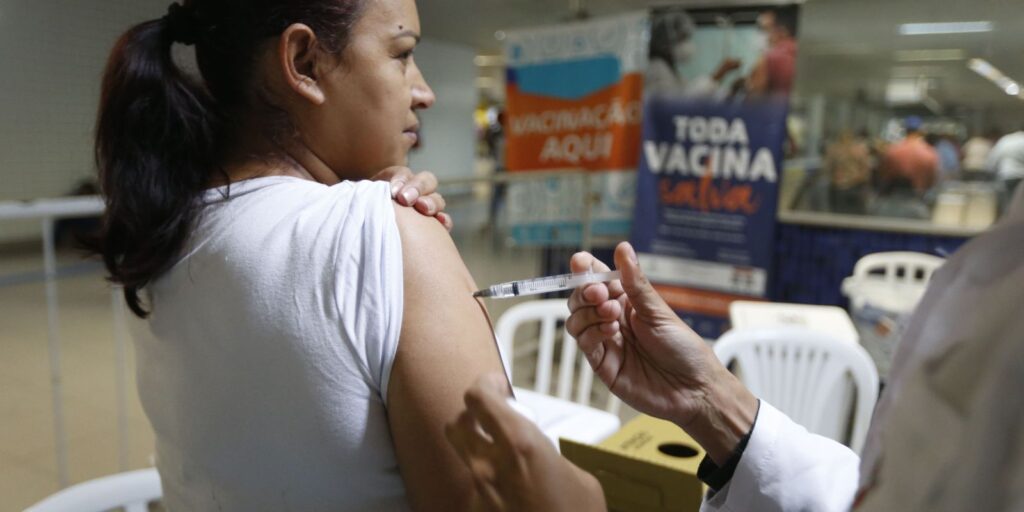
Os casos de síndrome respiratória aguda grave (SRAG) associados à covid-19 aumentaram em alguns estados das regiões Sudeste e Centro-Oeste, diz o novo boletim InfoGripe, divulgado nesta quinta-feira (14) pela Fundação Oswaldo Cruz (Fiocruz). O Rio de Janeiro é o estado onde o aumento é maior. No entanto, a análise também sinaliza um leve aumento da SRAG por covid-19 no Espírito Santo, em Goiás e em São Paulo. O aumento está presente principalmente na população adulta. O coordenador do InfoGripe, Marcelo Gomes, avalia que, embora o ritmo de crescimento não seja alarmante, chama a atenção para a importância da testagem e a necessidade de a população estar em dia com a vacinação, de acordo com a faixa etária. Segundo Gomes, a vacina e a recomendação atual das doses de reforço são fundamentais. Caso não esteja em dia com a vacinação, a pessoa deve buscar o posto de saúde mais próximo. “Assim, este ciclo de crescimento de covid-19 que estamos começando a observar será de menor impacto. O risco fica bem menor com a vacina, principalmente, para evitar o desenvolvimento de casos graves”, alertou Gomes. O pesquisador orienta aqueles que apresentam quadro de resfriado ou sintomas gripais (como dificuldades respiratórias, tosses, espirros e desconfortos no corpo) a procurar um posto de saúde ou o médico da família para se informar e fazer a testagem para covid-19. Para estes, também é aconselhável fazer repouso, ficar em casa e fazer o isolamento. São medidas importantes não só para a recuperação, mas também para diminuir a circulação de vírus respiratórios na população, seja por causa da covid-19 ou por qualquer outro vírus respiratório, diz Gomes. Aqueles que apresentarem esses sintomas e tiverem que sair de casa devem usar máscara de proteção. Em nível nacional, o InfoGripe aponta queda nos novos casos de SRAG nas tendências de longo prazo (últimas seis semanas) e de curto prazo (últimas três semanas). Nas quatro últimas semanas epidemiológicas, a prevalência entre os casos com resultado positivo para vírus respiratórios foi de 2,9% para influenza A; 0,9% para influenza B; 13,3% para vírus sincicial respiratório (VSR); e 35,6% para Sars-CoV-2 (covid-19). Entre os óbitos, a presença de tais vírus entre os positivos foi de 2,7% para influenza A; 0,0% para influenza B; 2,7% para VSR; e 78,7% para Sars-CoV-2 (covid-19). Estados e capitais A atualização mostra que sete estados apresentam sinal de crescimento de SRAG na tendência de longo prazo: Alagoas; Ceará; Espírito Santo; Goiás; Rio de Janeiro; Roraima e Sergipe. Em Alagoas, no Ceará, no Espírito Santo, em Goiás e em Sergipe, o crescimento se concentra nas faixas de 5 a 14 anos de idade. Em Roraima, o aumento se concentra nas crianças com até 4 anos de idade. No Rio de Janeiro, o crescimento é observado n a população adulta. No Espirito Santo, em Goiás e em São Paulo, também se observa ligeiro aumento em algumas faixas etárias da população adulta. Entre as capitais, oito apresentam sinal de crescimento: Aracaju; Boa Vista; Fortaleza; Macapá; Maceió; Palmas; Rio de Janeiro e Salvador. Em Aracaju; Boa Vista; Fortaleza; Macapá e Salvador, o sinal se dá principalmente nas crianças e pré-adolescentes (até 14 anos de idade). No Rio de Janeiro, observa-se aumento em todas as faixas etárias que envolvem a população adulta. Em Maceió e Palmas, o sinal ainda não é claro, embora na capital alagoana se observe ligeiro aumento nas crianças pequenas (até 2 anos) e na faixa etária de 15 a 49 anos. Mortes Quanto aos óbitos notificados por SRAG, independentemente de presença de febre, já foram registrados, este ano, 8.057, dos quais 4.128 (51,2%) com resultado laboratorial positivo para algum vírus respiratório, 3.355 (41,6%) negativos e ao menos 169 (2,1%) aguardando resultado laboratorial. Dentre os positivos do ano corrente, 11,4% são influenza A; 5,7% são influenza B; 8,0% são VSR; e 69,6% são Sars-CoV-2 (Covid-19). Nas quatro últimas semanas epidemiológicas, a prevalência entre os casos positivos foi de 2,7% para influenza A; 0% para influenza B; 2,7% para VSR; e 78,7% para Sars-CoV-2 (covid-19). Fonte
Planos de saúde lideram reclamações em nove dos últimos 10 anos

Agendar um exame no laboratório e descobrir que ele não está mais credenciado no plano de saúde. Marcar uma consulta, e só conseguir agendar para meses depois. Tomar um susto com o valor do reajuste do plano. As operadoras de planos de saúde foram líderes de reclamações, segundo levantamento do Instituto Brasileiro de Defesa do Consumidor (Idec), em nove dos últimos dez anos. Dúvidas sobre contratos, falta de informação e reajustes estão entre as principais reclamações. O país tem cerca de 50 milhões de beneficiários de planos de assistência médica. “Aumenta muito rápido. De repente, dão dois aumentos ao mesmo tempo, tanto pela idade, quanto pelo aumento anual”, reclama a comerciante Evani Aparecida da Rocha. Para a analista de sistemas Elisabete Alexandre, o problema é o preço. “Mesmo se faz plano individual ou familiar, ou coletivo, o preço é bem salgado. É difícil manter”, aponta. Apesar de as empresas serem obrigadas por lei a manter o Serviço de Atendimento ao Consumidor (SAC) e ouvidoria, é comum os problemas não serem resolvidos no contato direto com as operadoras de plano de saúde. “Mesmo deixando e-mail, eles nunca fazem uma devolutiva que seria importante para a gente entender também quais são os trâmites internos deles. Você liga para o SAC, morre e ninguém sabe o que aconteceu”, acrescenta o técnico em segurança do trabalho Mateus Duarte. O Idec orienta que, se o contato direto não resolver o problema, os consumidores devem procurar os órgãos de defesa e, em último caso, a Justiça. “O que se espera do mercado em geral é que ele leve em consideração o que determina a lei para resolução dos problemas, e, para os contratos de planos de saúde, existem duas leis que se aplicam: a dos planos de saúde, que é de 98, e o Código de Defesa do Consumidor”, explica Marina Paullelli, advogada do Programa de Saúde do Idec. Regulação Pelo lado dos hospitais privados, também há reclamação em relação às operadoras. Uma pesquisa da Associação Nacional de Hospitais Privados mostra que os planos de saúde devem aos 48 hospitais associados mais de R$ 2,3 bilhões. O número representa mais de 15% da receita bruta desses estabelecimentos. A associação de hospitais reclama que as operadoras dos planos vêm aumentando cada vez mais os prazos para pagar os procedimentos. O setor é regulado pela Agência Nacional de Saúde Suplementar (ANS), que estipula o teto para reajustes anuais. Neste ano, o aumento não pode passar de 9,63%, mas o índice vale apenas para quem tem plano individual. Beneficiários de planos coletivos ficam sujeitos a reajustes que podem chegar a 20% ou 30% de aumento. Por isso, a necessidade de regulação também para quem tem plano coletivo. Em nota, a ANS informou que estuda mudanças nas regras de reajuste de planos coletivos, mas que não pretende regular da mesma forma que os individuais. A agência também monitora a garantia de atendimento. Sobre o valor devido aos hospitais, a Associação Brasileira dos Planos de Saúde informou que as operadoras vêm fazendo análises mais amplas dos serviços já prestados, devido ao grande número de fraudes. A associação afirma que só este ano as operadoras já tiveram prejuízo operacional superior a R$ 4 bilhões, em grande parte devido a essas fraudes. Segundo a entidade, todos os procedimentos realizados estão provisionados e vão ser pagos. Assista na TV Brasil Fonte
Só vacinação pode manter febre amarela longe das cidades
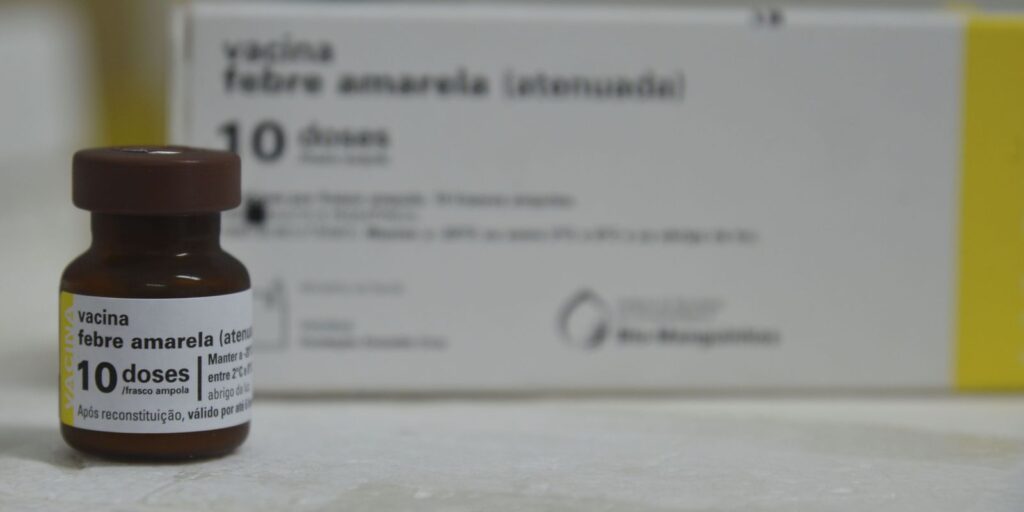
Antes que sanitaristas como Vital Brazil e Oswaldo Cruz liderassem mudanças no cenário da saúde pública no Brasil, no final do século 19 e início do século 20, o país tinha uma fama assustadora no exterior: “Túmulo de estrangeiros”. O motivo era a enorme quantidade de doenças infecciosas que incidiam de forma epidêmica sobre sua população, causando milhares de vítimas. Entre elas, uma das mais temidas era a febre amarela urbana, arbovirose cuja letalidade ainda hoje pode beirar os 50% em casos graves. Somente na capital federal da época, o Rio de Janeiro, a doença matava mais de mil pessoas por ano no início do século 20. Os esforços para combater essa doença incluíram uma caça aos mosquitos e fizeram com que ela fosse eliminada em 1942. O que trouxe maior resultado para manter essa conquista, porém, foi a vacinação, desenvolvida em 1937 e disponível no calendário infantil do Programa Nacional de Imunizações (PNI), que completa 50 anos em 18 de setembro. A indicação para as aplicações é aos 9 meses e aos 4 anos de idade. Acima dos 5 anos, a recomendação é de apenas uma dose. Vacinação contra a febre amarela no Rio de Janeiro – Tomaz Silva/Arquivo/Agência Brasil A vacina contra a febre amarela utilizada pela rede pública é produzida pelo Instituto de Tecnologia em Imunobiológicos (Bio-Manguinhos/Fiocruz) e também pela farmacêutica Sanofi Pasteur, que fornece tanto para o PNI quanto para as clínicas privadas. Segundo a Sociedade Brasileira de Imunizações, as duas têm perfis de segurança e eficácia semelhantes, estimados em mais de 95% para maiores de 2 anos. Doença não vai desaparecer Apesar do sucesso no caso da febre amarela urbana, a doença em sua forma silvestre não pode ser erradicada. O vírus causador da febre amarela não depende dos seres humanos para continuar existindo – ele infecta primatas e outros mamíferos em florestas, onde é transmitido pelo mosquito Haemagogus sabethes. Esses mosquitos também picam humanos que entram nas matas, e o risco é que, com o retorno dessas pessoas às cidades, elas sejam picadas por mosquitos Aedes aegypti e Aedes albopictus, que podem fazer o vírus voltar a circular em áreas urbanas. Coordenadora da Assessoria Clínica de Bio-Manguinhos/Fiocruz, Lurdinha Maia diz que cobertura vacinal contra a febre amarela precisa ser mantida em todo o país – Bernardo Portella/ Fiocruz A coordenadora da Assessoria Clínica de Bio-Manguinhos/Fiocruz, Lurdinha Maia, ressalta que, por esse motivo, é preciso que a cobertura vacinal contra a doença seja mantida em todo o país, uma vez que o ecoturismo, a pesca, o desmatamento e outros fatores têm aumentado o contato entre o ser humano e os mosquitos que transmitem a febre amarela silvestre. “O Brasil é um país endêmico. Isso significa que a gente não vai acabar com a febre amarela. Ela está nas matas. Em 1942, a gente acabou com a febre amarela urbana, mas ainda é um risco, principalmente porque hoje há muitas entradas nas matas”, afirma. “Anteriormente, o Programa Nacional de Imunizações preconizava a vacinação em vários estados e dizia que não era obrigatório no Nordeste. Mas, o PNI já atualizou o calendário de vacinação e todo o Brasil tem a recomendação de ser vacinado contra a febre amarela.” Ser um país endêmico faz com que alguns países só permitam a entrada de viajantes brasileiros que apresentem o Certificado Internacional de Vacinação e Profilaxia (CIVP), com registro de dose aplicada no mínimo dez dias antes da viagem. Hemorragias O vírus da febre amarela demora de três a seis dias incubado no corpo. Quando a infecção gera sintomas, os mais comuns são febre, dores musculares com dor lombar proeminente, dor de cabeça, perda de apetite, náusea ou vômito. A maioria das pessoas melhora em até quatro dias. Uma pequena parte dos pacientes, porém, evolui para um segundo estágio da doença, 24 horas após essa melhora. A febre alta retorna, e a infecção afeta o fígado e os rins. Por isso, um sintoma comum nessa fase é a icterícia (“amarelamento” da pele e dos olhos), urina escura e dores abdominais com vômitos. Recomendação é de apenas uma dose da vacia contra febre amarela para maiores de 5 anos – Fernando Frazão/Arquivo/Agência Brasil A letalidade entre esses pacientes é elevada, e metade dos que apresentam essas complicações morre em até dez dias. A doença evolui até causar hemorragias graves, com sangramentos a partir da boca, nariz, olhos ou estômago. Uma dificuldade para os serviços de saúde é diagnosticar a febre amarela em seus estágios iniciais. É comum que seja confundida com malária, leptospirose, hepatite viral, ou outras febres hemorrágicas, como a dengue. Infectologista Elaine Bicudo alerta que febre amarela é ameaça grave de saúde pública – Arquivo pessoal Por todos esses motivos, a infectologista Eliana Bicudo destaca que a doença é uma ameaça de saúde pública grave, e que a vacinação precisa ser objeto de atenção da população. “Qualquer pessoa não imunizada está ameaçada pela febre amarela, porque ela tem alta letalidade. Um número bem grande de pacientes vem a óbito.” Contraindicações A vacina da febre amarela é eficaz e segura, mas utiliza a tecnologia do vírus atenuado, o que significa que restringe seu uso às pessoas com boa capacidade imunológica. O Ministério da Saúde contraindica essa vacina para: crianças menores de 9 meses de idade; mulheres amamentando crianças menores de 6 meses de idade; pessoas com alergia grave ao ovo; pessoas que vivem com HIV e que têm contagem de células CD4 menor que 350; pessoas em tratamento com quimioterapia/ radioterapia; e pessoas submetidas a tratamento com imunossupressores (que diminuem a defesa do corpo). Caso essas pessoas vivam ou precisem se deslocar para áreas de maior risco de transmissão, é necessário que profissionais de saúde façam uma avaliação de risco-benefício, uma vez que as complicações ao adoecer podem ser ainda mais graves. Essa avaliação também deve ser feita para a vacinação de pessoas com 60 anos ou mais contra a doença. “A vacina de febre amarela é um exemplo clássico de como uma vacina pode controlar uma doença. Esse é um dado histórico. Até
Lei obriga bares a fornecer gratuitamente água potável em São Paulo

O governador de São Paulo, Tarcísio de Freitas, sancionou a Lei Estadual 17.747 de 2023 que obriga bares, restaurantes, lanchonetes, padarias e estabelecimentos similares a servir, de forma gratuita, água potável filtrada, à vontade, aos clientes. A lei foi publicada na edição desta quarta-feira (13) do Diário Oficial do estado. “Reputar-se-á água potável filtrada para os efeitos dessa lei, a água proveniente da rede pública de abastecimento que, para melhoria da qualidade, tenha passado por dispositivo filtrante”, diz o texto da lei. Os estabelecimentos ficam obrigados ainda a afixar, em local visível aos clientes, cartaz e cardápio informando sobre a gratuidade da água potável filtrada. A lei entra em vigor hoje, mas o governo do estado ainda definirá qual será o órgão fiscalizador de seu cumprimento e as penalidades a serem aplicadas aos infratores. Fonte
Distrito Federal investiga 42 casos suspeitos para febre maculosa

A Secretaria de Saúde do Distrito Federal investiga 42 casos suspeitos de febre maculosa. Ao todo, a pasta registra 104 casos notificados da doença este ano, sendo que 62 foram descartados. Em nota, a secretaria destacou que, para que os casos possam ser confirmados ou descartados, é necessário que sejam feitas duas coletas de exames, com duas semanas de intervalo entre elas, o que causa demora na avaliação. “Salientamos, no entanto, que o DF não é uma área endêmica e não possui casos confirmados da doença há 20 anos”, diz a secretaria em nota. A doença A febre maculosa é causada pela picada de carrapatos infectados com a bactéria Rickettsia rickettssi quando o artrópode permanece aderido ao hospedeiro por um período de 4 a 6 horas. De acordo com classificação da Secretaria de Saúde, é uma doença infecciosa febril aguda de gravidade variável, podendo manifestar desde quadros leves até formas graves da doença. Os casos suspeitos devem ser notificados de forma compulsória às autoridades locais. O registro precisa ser feito por meio da Ficha de Investigação de Febre Maculosa do Sistema de Informação de Agravos de Notificação (Sinan). Transmissão No Brasil, os principais vetores são os carrapatos do gênero Amblyomma, tais como A. sculptum, conhecido como carrapato estrela; A. aureolatum e A. ovale. Entretanto, potencialmente, qualquer espécie de carrapato pode albergar a bactéria causadora da febre maculosa, incluindo o carrapato de cachorro, por exemplo. Os sintomas incluem febre; dor de cabeça intensa; náuseas e vômitos; diarreia e dor abdominal; dor muscular constante; inchaço e vermelhidão nas palmas das mãos e na sola dos pés; gangrena nos dedos e orelhas; paralisia dos membros, que inicia nas pernas e vai subindo até os pulmões, causando parada respiratória. Prevenção Dentre as orientações para prevenção da doença está o uso de roupas claras, para ajudar a identificar o carrapato, uma vez que ele é escuro; o uso de calças, botas e blusas com mangas compridas ao caminhar em áreas arborizadas e gramadas; evitar andar em locais com grama ou vegetação alta; o uso de repelentes contra insetos; verificar se você e seus animais de estimação estão com carrapatos. Caso encontre um carrapato aderido ao corpo, a secretaria pede que ele seja removido com uma pinça. “Não aperte ou esmague o carrapato, mas puxe com cuidado e firmeza. Depois de remover o carrapato inteiro, lave a área da mordida com álcool ou sabão e água. Quanto mais rápido retirar os carrapatos do corpo, menor será o risco de contrair a doença. Após a utilização, coloque todas as peças de roupas em água fervente para a retirada dos insetos”, recomenda. Tratamento O tratamento oportuno da febre maculosa é considerado essencial para evitar formas mais graves da doença. “Assim que surgirem os primeiros sintomas, é importante procurar uma unidade de saúde para avaliação médica. O tratamento é feito com antibiótico específico. Em determinados casos, pode ser necessária a internação da pessoa”, destacou a secretaria. O tratamento é empregado por um período de 7 dias, devendo ser mantido por 3 dias após o término da febre. A falta ou demora no tratamento da febre maculosa pode agravar o caso, podendo levar ao óbito. Fonte
Riscos dos pneumococos para crianças e adultos vão além de pneumonias
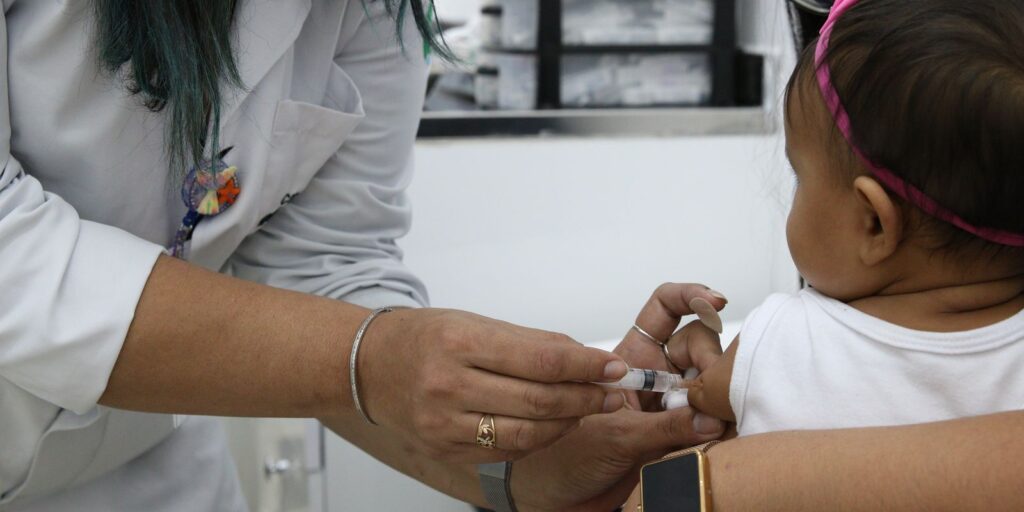
Meningite pneumocócica? Apesar do nome pneumococo, essa família de bactérias está associada a doenças que vão além dos pulmões, podendo causar infecções graves nessas e em outras partes do corpo, incluindo quadros generalizados e letais. Além da pneumonia, a bactéria causa meningites, otites, sinusites, bronquites e laringites, e pode agravar para um quadro de sepse. A Organização Mundial da Saúde (OMS) alerta que as doenças pneumocócicas são responsáveis por 15% de todas as mortes de crianças menores de 5 anos em todo o mundo. Elas também são consideradas a maior causa de mortalidade infantil por uma doença prevenível por vacinas e, somente na América Latina e Caribe, causam até 28 mil mortes infantis por ano. A Sociedade Brasileira de Imunizações também ressalta a importância de se proteger contra o pneumococo, que é mais comum no inverno e causa quadros agravados associados ao vírus da gripe. A boa notícia é que a infecção por essas bactérias pode ser prevenida por vacinas gratuitas disponibilizadas pelo Programa Nacional de Imunizações (PNI), que completa 50 anos em 18 de setembro de 2023. A imunização é importante principalmente no início da infância, já que as doenças pneumocócicas são especialmente graves para menores de 5 anos, idosos e pessoas com comorbidades. A transmissão dos pneumococos pode ser silenciosa. Essas bactérias são disseminadas por meio de gotículas de saliva ou muco, eliminadas pela tosse ou espirro, por exemplo. As pessoas infectadas podem transmiti-las mesmo sem apresentar sinais ou sintomas da doença, o que torna a vacinação ainda mais importante como estratégia de prevenção. A diretora da Sociedade Brasileira de Imunizações Flávia Bravo explica que os não vacinados têm grandes chances de um caso grave de doença pneumocócica porque a bactéria causadora dessa infecção é protegida por uma cápsula de polissacarídeos, uma espécie de armadura capaz de enganar os sistemas de defesa do corpo humano, que têm dificuldade de contê-la. Essa capa é o que determina o sorotipo da bactéria, que é sempre a mesma, e também é essa a estrutura que determina se a virulência de cada sorotipo será maior ou menor. A proteção dos recém-nascidos contra os pneumococos começa aos 2 meses, com a primeira dose da vacina pneumocócica 10-valente, que recebe esse nome por prevenir contra dez tipos de pneumococo. O esquema de vacinação continua aos 4 meses, com a segunda dose, e, aos 12 meses, há uma dose de reforço. Consideradas parte do grupo mais vulnerável, as crianças de povos indígenas devem receber, a partir dos 5 anos, a vacina pneumocócica 23-valente. Essa vacina também é indicada para pessoas com mais de 60 anos que estejam acamadas ou abrigadas em instituições de longa permanência. Apesar de conter mais sorogrupos do pneumococo, a 23-valente tem uma tecnologia menos eficaz que a 10-valente e a 13-valente, o que faz com que sua indicação só traga benefícios para grupos específicos que já estejam vacinados com alguma dessas duas vacinas. “Ela tem tipos que não estão na 13-valente que são importantes para o idoso e para o paciente especial. O paciente com pior resposta imune é mais suscetível, e sorotipos que não são importantes para pessoas mais saudáveis aparecem nessa população”, explica Flávia Bravo. “Mas não faz sentido ela fazer parte da rotina infantil nem do adulto.” A doença pneumocócica também é considerada grave para idosos. Segundo o Centro de Prevenção e Controle de Doenças dos Estados Unidos (CDC, na sigla em inglês), os pneumococos adoecem 1 milhão de adultos americanos por ano com pneumonia pneumocócica – de 5% a 7% morrem da doença. Elaine Bicudo diz que há grande variedade genética dos pneumococos – Arquivo pessoal A infectologista Elaine Bicudo explica que a proteção contra diversos sorotipos é importante pela variedade genética da bactéria e os diferentes quadros clínicos que esses tipos causam. A Organização Mundial da Saúde contabiliza mais de 90 tipos de pneumococos, mas apenas uma pequena parte causa quadros graves em seres humanos. “O Streptococcus pneumoniae é uma bactéria que tem uma série de variantes. Assim como aprendemos com a covid-19, há uma grande variedade de sorotipos. Há os que podem evoluir mais gravemente, para pneumonias e meningites, há sorotipos mais prevalentes em cada região, e também os que mais causam otites e sinusites, por exemplo.” A médica acrescenta que essa característica, inclusive, deve levar gradativamente à substituição da vacina pneumo 10 pela pneumo 13, mais abrangente. Nas clínicas privadas, a previsão é de inclusão da pneumocócica 15-valente. Fonte
Saúde investe mais de R$ 40 milhões na prática de atividades físicas

No município de Nova Olinda do Norte (AM), cerca de 200 pessoas de um total de 35 mil habitantes participam assiduamente do Programa Academia da Saúde. O grupo envolve idosos e pacientes encaminhados por unidades de saúde e centros de reabilitação locais. Há ainda os que participam de atividades fora do circuito do programa, como caminhadas e ciclismo. Desde 2016, quando a iniciativa foi implementada na cidade, a busca pela atividade física aumentou consideravelmente. O município hoje contabiliza, por exemplo, cinco academias particulares, além de grupos organizados de ciclistas. “Tem um impacto importante na população, com certeza. A gente trabalha muito a questão da educação em saúde, por meio de orientações, palestras educativas nas unidades de saúde. Sempre orientando sobre a importância da atividade física para as pessoas saírem do sedentarismo. Com a pandemia, infelizmente, aumentou muito o sedentarismo e os problemas relacionados, como obesidade, hipertensão e diabetes. A atividade física ajuda a ter o controle da pressão arterial, da glicemia e também uma qualidade de vida melhor”, explicou a coordenadora do programa, Lucélia Lima. Segundo a coordenadora, o programa tem três pilares: saúde mental, alimentação saudável e atividade física. “Nossa equipe defende mais investimento na prática de atividades físicas, a adesão de mais profissionais. No nosso município, temos 12 unidades de saúde. Mas, no Academia de Saúde, um profissional. Se houvesse essa abertura para mais profissionais de educação física nas unidades de saúde, era mais prevenção e mais promoção da atividade física. A gente conseguiria ter um êxito ainda melhor”, completou. Em 2023, o Ministério da Saúde informou ter investido mais de R$ 40 milhões no fortalecimento da prática de atividades físicas pelo Sistema Único de Saúde (SUS). O valor, segundo a pasta, representa 70% a mais do que o total gasto em 2022, quando foram repassados R$ 24 milhões para essa finalidade. “Com o incentivo, mais de 3 milhões de pessoas foram beneficiadas, de janeiro a junho deste ano, um aumento de 41% com relação ao mesmo período do ano passado, quando 2,2 milhões de pessoas utilizaram os serviços de profissionais da área”. Os valores investidos, de acordo com o ministério, foram direcionados, em parte, aos polos credenciados do Programa Academia da Saúde, como é o caso de Nova Olinda do Norte. O programa é uma estratégia de promoção da saúde e produção do cuidado que funciona com a implantação de espaços públicos conhecidos onde são ofertadas atividades físicas para população. Esses polos fazem parte da rede de Atenção Primária à Saúde e são dotados de infraestrutura, equipamentos e profissionais qualificados. Outra parte dos recursos, segundo a pasta, foi destinada ao Incentivo de Atividade Física, programa responsável por contratar profissionais de educação física, adquirir materiais e qualificar os ambientes relacionados à prática de atividades corporais. Números Atualmente, o Programa Academia da Saúde conta com 3.383 polos distribuídos em todas as regiões do país, sendo 311 no Norte, 1.471 no Nordeste, 764 no Sudeste, 534 no Sul e 303 no Centro-Oeste. A iniciativa conta com 2.235 profissionais de educação física, que fazem parte do Cadastro Nacional de Estabelecimentos de Saúde na atenção primária. Esses profissionais também trabalham em outros pontos além das academias, como postos e centros de saúde, unidades básicas de saúde da família, unidades móveis fluviais e centros de apoio à saúde da família. Em maio, o ministério começou a implementar as chamadas equipes multiprofissionais, com um investimento de mais de R$ 870 milhões. Elas preveem a inserção de profissionais de educação física em equipes nas unidades básicas de saúde. Dentre os trabalhadores habilitados, há mais de 2.500 profissionais de educação física atuando de forma multiprofissional e interdisciplinar nas unidades básicas de saúde (UBS). Fonte
CFM autoriza médicos a fazerem propaganda em redes sociais

O plenário do Conselho Federal de Medicina (CFM) atualizou as regras para a publicidade médica. O novo texto permite, por exemplo, que o médico divulgue seu trabalho nas redes sociais, faça publicidade de equipamentos disponibilizados em seu local de trabalho e, em caráter educativo, utilize imagens de seus pacientes ou de banco de fotos. A proposta, de acordo com a entidade, é assegurar ao médico o direito de mostrar à população a amplitude de seus serviços, respeitando as regras de mercado, mas preservando a medicina como atividade meio. A nova resolução autoriza ainda a divulgação dos preços das consultas e a realização de campanhas promocionais. Imagens Pelas novas regras, imagens de pacientes podem ser usadas, desde que tenham caráter educativo e obedeçam aos seguintes critérios: o material deve estar relacionado à especialidade do médico e a foto deve vir acompanhada de texto educativo, contendo indicações terapêuticas e fatores que possam influenciar negativamente o resultado. A imagem também não pode ser manipulada ou melhorada e o paciente não pode ser identificado. Demonstrações de antes e depois devem ser apresentadas em conjunto com imagens contendo indicações, evoluções satisfatórias, insatisfatórias e possíveis complicações decorrentes da intervenção. “Quando for possível, deve ser mostrada a perspectiva de tratamento para diferentes biotipos e faixas etárias, bem como a evolução imediata, mediata e tardia”, destacou o CFM. A nova resolução também autoriza a captura de imagens por terceiros exclusivamente para partos, excluindo todos os demais procedimentos médicos. Quando o médico utilizar imagens de banco de fotos, deverá citar a origem e atender às regras de direitos autorais. Já quando a fotografia for dos próprios arquivos do médico ou do estabelecimento onde atua, ele deve obter autorização do paciente para s publicação. Ainda assim, a imagem deve garantir o anonimato do paciente. Pós-graduação O texto traz um parágrafo específico sobre como o médico deve divulgar suas qualificações. O profissional com pós-graduação lato sensu, por exemplo, pode anunciar o curso em forma de currículo, seguido do termo “não especialista” em caixa alta. Somente pode se declarar como especialista o médico que tenha feito residência médica cadastrada na Comissão Nacional de Residência Médica ou que tenha sido aprovado em exame aplicado por uma sociedade de especialidade filiada à Associação Médica Brasileira. Nesses casos, o médico deverá informar o número do Registro de Qualificação de Especialista (RQE). Direitos e vedações Ao fazer uma distinção entre publicidade e propaganda, a resolução esclarece quais informações devem estar disponíveis nas peças divulgadas pelos médicos, como nome, número do registro e do RQE (quando especialista). Além de visíveis nos estabelecimentos onde o médico trabalha, tais informações devem constar nas redes sociais mantidas por ele. As selfies, antes proibidas, estão permitidas, “desde que não tenham características de sensacionalismo ou concorrência desleal”. O médico também pode repostar publicações de pacientes ou terceiros, que serão consideradas publicações médicas e deverão atender às regras da publicidade médica. Permissões Com as novas regras, o médico pode, por exemplo, mostrar em foto ou vídeo detalhes do seu ambiente de trabalho e de sua equipe, além de revelar resultados comprováveis de tratamentos e procedimentos, desde que não identifique o paciente. O texto reforça que a postagem não deve adotar “tom pejorativo, desrespeitoso, ofensivo, sensacionalista ou incompatível com os compromissos éticos exigidos pela medicina para com suas instituições, outros colegas, especialidades ou técnicas e procedimentos”. Além das postagens, o profissional pode participar de peças publicitárias das instituições e de planos e seguros de saúde onde trabalhe ou a quem preste serviço. Aparelhos O médico também tem o direito de anunciar aparelhos e recursos tecnológicos de sua clínica, desde que aprovados pela Agência Nacional de Vigilância Sanitária (Anvisa) e autorizados pelo CFM. As regras permitem ainda que o médico informe os valores das consultas, meios e forma de pagamento e anuncie abatimentos e descontos em campanhas promocionais. Seguem proibidos promoções de vendas casadas, premiações e outros mecanismos que desvirtuem o objetivo final da medicina como atividade meio, além da oferta de serviços por meio de consórcios e similares. Cursos O médico também pode organizar cursos e grupos de trabalho educativos para leigos, anunciando seus valores. O que continua proibido é a realização de consultas em grupo, assim como o repasse de informações que levem ao diagnóstico, procedimento ou prognóstico. Cursos, consultorias e grupos de trabalho para discussão de casos clínicos ou atualizações também podem ser ofertados, mas devem ser exclusivos para médicos com registro. Estudantes de medicina estão autorizados a participar, deste que sejam identificados e assumam o compromisso de respeito ao sigilo e às normas gerais do grupo. O profissional poderá anunciar a aplicação de órteses, próteses, fármacos, insumos e afins, desde que descreva as características e propriedades dos produtos utilizados. O anúncio também pode ser feito quando o médico for o criador ou desenvolvedor da órtese ou do insumo, desde que aprovados pela Anvisa e pelo CFM. Em todos os casos, é proibido o anúncio de marcas comerciais e dos fabricantes. Proibições O médico, quando não especialista, continua proibido de divulgar que trata de sistemas orgânicos, órgãos ou doenças específicas. Ele também não pode atribuir capacidade privilegiada a aparelhagens e técnicas, nem divulgar equipamento ou medicamento sem registro na Anvisa. O profissional não pode participar de propaganda enganosa de qualquer natureza, nem de publicidade de medicamento, insumo médico, equipamento e quaisquer alimentos. Além disso, as entidades sindicais e associativas não podem conferir selo de qualidade a produtos alimentícios, de higiene pessoal ou de ambientes e material esportivo. O médico também não pode manter consultório no interior de estabelecimentos dos ramos farmacêuticos, ópticos, de órteses e próteses ou de insumos de uso médico. Quando for investidor em qualquer empresa desses ramos, não poderá ter, em seu consultório, qualquer material publicitário das empresas em que é acionista. “Por fim, a resolução proíbe o médico de portar-se de forma sensacionalista e autopromocional e de praticar a concorrência desleal ou divulgar conteúdo inverídico”, concluiu o CFM. Fonte
Campanha alerta para a importância do anestesiologista
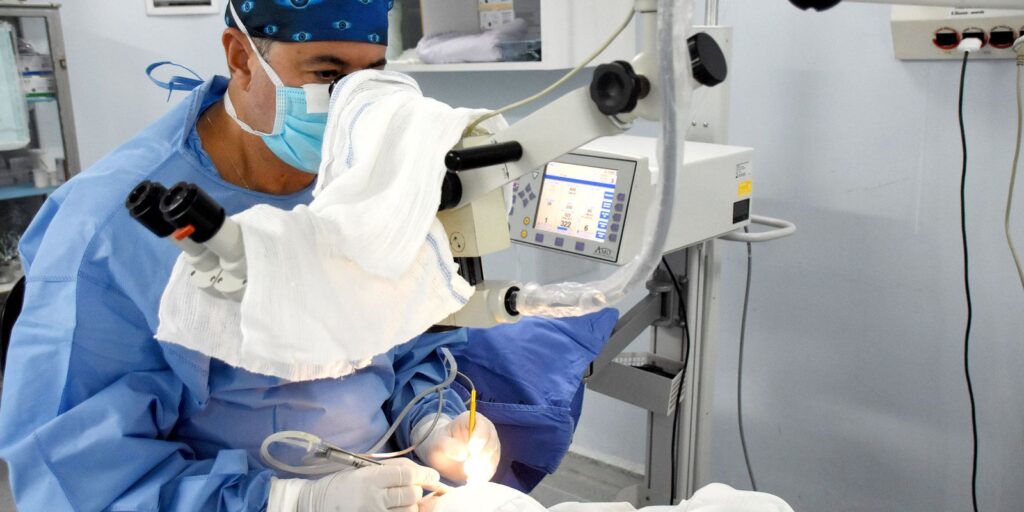
A Sociedade Brasileira de Anestesiologia (SBA) comemora o Dia Mundial da Segurança do Paciente, neste domingo (17), com uma campanha de conscientização, que visa, segundo o diretor de Defesa Profissional da entidade, Jedson Nascimento, “valorizar a segurança do paciente acima de qualquer outra coisa”. A data foi criada pela Organização Mundial da Saúde (OMS) e conta com apoio da Agência Nacional de Vigilância Sanitária (Anvisa), no Brasil. De acordo com o anestesiologista, “a prioridade máxima nos procedimentos é o paciente e nada além disso”. Ele garante que a maioria das instituições trabalha com protocolos de segurança. Mesmo assim, Jedson Nascimento alerta para a necessidade de uma contínua avaliação e um processo permanente de crescimento e modernização de procedimentos. “A maior importância de uma campanha como essa é trazer de volta os conceitos básicos de segurança do paciente, já bastante conhecidos pela OMS, pelo Ministério da Saúde, mas que, devido à importância do tema, devem ser relembrados para otimizar os resultados”, disse. A iniciativa reforça a necessidade de minimizar os riscos de danos associados à assistência à saúde, de certificar a eficácia da segurança do paciente e melhorar continuamente a qualidade dos serviços. Denominada Anestesiologista pela Segurança do Paciente, a campanha de conscientização objetiva destacar a importância do papel do anestesiologista na garantia da segurança e bem-estar dos pacientes durante o período perioperatório. “A gente quer trazer a importância do paciente nesse processo. E nós, anestesiologistas, temos um papel fundamental na segurança do paciente, nos procedimentos anestésicos”, disse Jedson Nascimento, que chama a atenção de que não são só os procedimentos cirúrgicos, mas “também o procedimento que não é cirúrgico, como o diagnóstico terapêutico”. Sedação Existem procedimentos que são feitos fora do centro cirúrgico, como exames sob sedação, entre os quais endoscopia, ressonância magnética, tomografia, que envolvem a função do anestesiologista. “É importante lembrarmos o papel desse profissional e o que cada procedimento significa para o paciente naquele momento. O paciente é mais importante que o procedimento e esse procedimento tem que ser o melhor, para que ele saia melhor do que chegou”, defende o médico. Por meio dessa campanha, a SBA busca informar profissionais de saúde e pacientes sobre as medidas e práticas adotadas pelos anestesiologistas para diminuir riscos e promover uma experiência segura durante o ato cirúrgico e demais procedimentos. O Ministério da Saúde estabeleceu o Programa Nacional de Segurança do Paciente (PNSP) com o propósito de aprimorar a qualidade do atendimento em todas as instituições de saúde do país, públicas ou privadas. Esse esforço se alinha à priorização do cuidado com o paciente nos planos políticos dos estados-membros da OMS. Promover a conscientização em âmbito global sobre a participação dos pacientes, seus familiares e cuidadores em todos os aspectos e níveis da prestação de cuidados de saúde é um dos objetivos essenciais da campanha da SBA, além de capacitá-los a desempenhar um papel ativo e contribuir para a elevação dos padrões de segurança. Fonte
Conselho Federal de Medicina atualiza regras para publicidade médica

O plenário do Conselho Federal de Medicina (CFM) atualizou as regras para a publicidade médica. O novo texto permite, por exemplo, que o médico divulgue seu trabalho nas redes sociais, faça publicidade de equipamentos disponibilizados em seu local de trabalho e, em caráter educativo, utilize imagens de seus pacientes ou de banco de fotos. A proposta, de acordo com a entidade, é assegurar ao médico o direito de mostrar à população a amplitude de seus serviços, respeitando as regras de mercado, mas preservando a medicina como atividade meio. A nova resolução autoriza ainda a divulgação dos preços das consultas e a realização de campanhas promocionais. Imagens Pelas novas regras, imagens de pacientes podem ser usadas, desde que tenham caráter educativo e obedeçam aos seguintes critérios: o material deve estar relacionado à especialidade do médico e a foto deve vir acompanhada de texto educativo, contendo indicações terapêuticas e fatores que possam influenciar negativamente o resultado. A imagem também não pode ser manipulada ou melhorada e o paciente não pode ser identificado. Demonstrações de antes e depois devem ser apresentadas em conjunto com imagens contendo indicações, evoluções satisfatórias, insatisfatórias e possíveis complicações decorrentes da intervenção. “Quando for possível, deve ser mostrada a perspectiva de tratamento para diferentes biotipos e faixas etárias, bem como a evolução imediata, mediata e tardia”, destacou o CFM. A nova resolução também autoriza a captura de imagens por terceiros exclusivamente para partos, excluindo todos os demais procedimentos médicos. Quando o médico utilizar imagens de banco de fotos, deverá citar a origem e atender às regras de direitos autorais. Já quando a fotografia for dos próprios arquivos do médico ou do estabelecimento onde atua, ele deve obter autorização do paciente para s publicação. Ainda assim, a imagem deve garantir o anonimato do paciente. Pós-graduação O texto traz um parágrafo específico sobre como o médico deve divulgar suas qualificações. O profissional com pós-graduação lato sensu, por exemplo, pode anunciar o curso em forma de currículo, seguido do termo “não especialista” em caixa alta. Somente pode se declarar como especialista o médico que tenha feito residência médica cadastrada na Comissão Nacional de Residência Médica ou que tenha sido aprovado em exame aplicado por uma sociedade de especialidade filiada à Associação Médica Brasileira. Nesses casos, o médico deverá informar o número do Registro de Qualificação de Especialista (RQE). Direitos e vedações Ao fazer uma distinção entre publicidade e propaganda, a resolução esclarece quais informações devem estar disponíveis nas peças divulgadas pelos médicos, como nome, número do registro e do RQE (quando especialista). Além de visíveis nos estabelecimentos onde o médico trabalha, tais informações devem constar nas redes sociais mantidas por ele. As selfies, antes proibidas, estão permitidas, “desde que não tenham características de sensacionalismo ou concorrência desleal”. O médico também pode repostar publicações de pacientes ou terceiros, que serão consideradas publicações médicas e deverão atender às regras da publicidade médica. Permissões Com as novas regras, o médico pode, por exemplo, mostrar em foto ou vídeo detalhes do seu ambiente de trabalho e de sua equipe, além de revelar resultados comprováveis de tratamentos e procedimentos, desde que não identifique o paciente. O texto reforça que a postagem não deve adotar “tom pejorativo, desrespeitoso, ofensivo, sensacionalista ou incompatível com os compromissos éticos exigidos pela medicina para com suas instituições, outros colegas, especialidades ou técnicas e procedimentos”. Além das postagens, o profissional pode participar de peças publicitárias das instituições e de planos e seguros de saúde onde trabalhe ou a quem preste serviço. Aparelhos O médico também tem o direito de anunciar aparelhos e recursos tecnológicos de sua clínica, desde que aprovados pela Agência Nacional de Vigilância Sanitária (Anvisa) e autorizados pelo CFM. As regras permitem ainda que o médico informe os valores das consultas, meios e forma de pagamento e anuncie abatimentos e descontos em campanhas promocionais. Seguem proibidos promoções de vendas casadas, premiações e outros mecanismos que desvirtuem o objetivo final da medicina como atividade meio, além da oferta de serviços por meio de consórcios e similares. Cursos O médico também pode organizar cursos e grupos de trabalho educativos para leigos, anunciando seus valores. O que continua proibido é a realização de consultas em grupo, assim como o repasse de informações que levem ao diagnóstico, procedimento ou prognóstico. Cursos, consultorias e grupos de trabalho para discussão de casos clínicos ou atualizações também podem ser ofertados, mas devem ser exclusivos para médicos com registro. Estudantes de medicina estão autorizados a participar, deste que sejam identificados e assumam o compromisso de respeito ao sigilo e às normas gerais do grupo. O profissional poderá anunciar a aplicação de órteses, próteses, fármacos, insumos e afins, desde que descreva as características e propriedades dos produtos utilizados. O anúncio também pode ser feito quando o médico for o criador ou desenvolvedor da órtese ou do insumo, desde que aprovados pela Anvisa e pelo CFM. Em todos os casos, é proibido o anúncio de marcas comerciais e dos fabricantes. Proibições O médico, quando não especialista, continua proibido de divulgar que trata de sistemas orgânicos, órgãos ou doenças específicas. Ele também não pode atribuir capacidade privilegiada a aparelhagens e técnicas, nem divulgar equipamento ou medicamento sem registro na Anvisa. O profissional não pode participar de propaganda enganosa de qualquer natureza, nem de publicidade de medicamento, insumo médico, equipamento e quaisquer alimentos. Além disso, as entidades sindicais e associativas não podem conferir selo de qualidade a produtos alimentícios, de higiene pessoal ou de ambientes e material esportivo. O médico também não pode manter consultório no interior de estabelecimentos dos ramos farmacêuticos, ópticos, de órteses e próteses ou de insumos de uso médico. Quando for investidor em qualquer empresa desses ramos, não poderá ter, em seu consultório, qualquer material publicitário das empresas em que é acionista. “Por fim, a resolução proíbe o médico de portar-se de forma sensacionalista e autopromocional e de praticar a concorrência desleal ou divulgar conteúdo inverídico”, concluiu o CFM. Fonte


